Revue Sciences Santé | Non classé
Title: CHOICE OF PLACE OF DELIVERY FOR PREGNANT WOMEN IN AMBOSITRA DISTRICT, MADAGASCAR: A QUALITATIVE STUDY
Lala Nirina RANJARISOA1,2, Nestor RAZAFINDRATSIMABOZAKA1,2, Naomy Namboarintsoa RATSIMANDRESY1,2, Haingoharimalala Nirinahasandratra Saraha RAZAFIMANJATO1,2, Harimbola David RAKOTONANDRASANA1,2.
1 Institut d’Odontostomatologie Tropicale de Madagascar (IOSTM): Université de Mahajanga, Ville de Mahajanga, Madagascar
2 Laboratoire d’Epidémiologie et Biostatistique en Santé de Populations (LabEBSP), ville de Mahajanga, Madagascar
——————————————————————————————————
Résumé
Contexte: À Madagascar, la mortalité maternelle reste élevée, avec 408 décès pour 100 000 naissances vivantes. Objectifs : Cette étude visait à explorer les mécanismes influençant le choix du lieu d’accouchement chez les femmes du District d’Ambositra, dans la Région Amoron’i Mania. Méthode : Une étude qualitative phénoménologique a été menée à l’aide d’entretiens semi-directifs auprès de neuf femmes sélectionnées par échantillonnage dirigé, ainsi que de leurs proches. Des groupes ont été organisés avec sept matrones et six agents de santé. Un questionnaire ainsi qu’un guide d’interview et un dictaphone ont été utilisés. Les données recueillies étaient analysées par une approche thématique. Résultats : Au total, 92 % des femmes interviewées étaient mariées ; 75 % habitaient à une ou deux heures du centre de santé et 83 % avait accouché en combinant en combinant le recours à la médecine moderne et les pratiques traditionnelles pour mener à bien leur grossesse. Le choix du lieu d’accouchement résultait d’un processus influencé par plusieurs facteurs: antécédents médicaux, perception du risque, qualité perçue des soins, contraintes financières el la proximité des services de santé ou non. Les croyances et traditions, bien qu’encore présentes, n’exerçaient d’influence déterminante que chez une minorité. Conclusion : Le choix du lieu d’accouchement résultait d’une prise de décision complexe, mêlant facteurs individuels, culturels, économiques et contextuels. La collaboration avec les matrones et l’amélioration des services favoriseraient le recours aux accouchements médicalisés. Cette étude ouvre la voie à de futures recherches, avec des approches mixtes et des échantillons élargis, pour obtenir des données généralisables à plus grande échelle.
Mots clés : Lieu d’accouchement ; prise de décision ; Santé maternelle ; Étude qualitative ; Ambositra, Madagascar.
Abstract
Background: In Madagascar, maternal mortality remains high, with 408 deaths per 100,000 live births. Objectives: This study aimed to explore the mechanisms influencing the choice of place of delivery among women in the Ambositra District, in the Amoron’i Mania Region. Method: A qualitative phenomenological study was conducted using semi-structured interviews with nine women selected by directed sampling, as well as their relatives. Focus groups were organized with seven midwives and six health workers. A questionnaire, an interview guide, and a voice recorder were used. The data collected were analyzed using a thematic approach. Results: In total, 92% of the women interviewed were married; 75% lived one or two hours from the health center, and 83% had given birth using a combination of modern medicine and traditional practices to manage their pregnancy. The choice of place of birth resulted from a process influenced by several factors: medical history, risk perception, perceived quality of care, financial constraints, and proximity to healthcare services. Beliefs and traditions, although still present, exerted a decisive influence on only a minority. Conclusion: The choice of place of birth resulted from a complex decision-making process, combining individual, cultural, economic, and contextual factors. Collaboration with midwives and improved services would encourage the use of medically assisted births. This study paves the way for future research, using mixed methods approaches and larger samples, to obtain data that can be generalized on a larger scale.
Keywords : Place Of Delivery; Decision Making; Maternal Health ; Qualitative Study; Ambositra,
Madagascar.
——————————————————————————————————–
Comment citer cet article : Ranjarisoa LN, Razafindratsimabozaka N, Ratsimandresy NN, Razafimanjato HNS, Rakotonandrasana D. Choix du lieu d’accouchement des femmes enceintes dans le district d’ambositra, madagascar: une étude qualitative. Revue Sciences Santé 2026;1-13.
I- INTRODUCTION
Contexte
Bien que l’accouchement soit généralement un processus physiologique, il constitue un moment critique pour la survie de la mère et du nouveau-né en cas de complications. L’Organisation Mondiale de la Santé (OMS) recommande de promouvoir l’autonomisation des femmes et le recours à des soins de qualité, tout en respectant leur autonomie dans le choix du lieu d’accouchement [1]. Les données révèlent que le taux de mortalité maternelle (TMM) mondial a diminué d’environ 34 % entre 2000 et 2020; toutefois, près de 287 000 décès maternels ont été enregistrés en 2020, selon l’OMS [2]. À Madagascar, en 2018, 408 décès maternels pour 100 000 Naissances Vivantes (NV) étaient enregistés selon le troisième Recensement Général de la Population et de l’Habitation (RGPH3) [3]. Ces décès auraient pu être évités si les accouchements étaient réalisés par du personnel qualifié dans un établissement disposant d’un plateau technique adéquat. D’importants efforts ont été engagés pour réduire la mortalité maternelle et améliorer l’accès aux soins. Depuis 2018, le Ministère de la Santé Publique, avec ses partenaires, ont mis en place un projet visant à renforcer l’utilisation des services et l’offre de soins, notamment par l’instauration de la gratuité des soins dans les centres de santé de base pour les groupes cibles. La Région Amoron’i Mania faisait partie des quatre régions pilotes
de ce programme. Pourtant, en 2022, les taux d’accouchements réalisés dans les structures de santé restaient relativement faibles (34,3 % à Ambositra), d’après le plateforme District Health Information Software 2 (DIHS2) du Ministère de la Santé. Face au taux encore élevé de mortalité maternelle et au recours limité aux établissements de santé pour l’accouchement, il devient impératif d’identifier les causes profondes de ces problématiques.
Revue de littérature
En 2020, le taux mondial de mortalité maternelle était estimé à 223 pour 100 000 naissances vivantes contre 339 en 2000, dans un contexte d’environ 140 millions de naissances annuelles, avec une amélioration du taux d’accouchement assisté par du personnel qualifié passé de 61 %
en 2000 à 87 % en 2024 selon l’OMS [4].
En France, moins de 1 % des accouchements ont lieu hors de l’hôpital, le plus souvent avec l’assistance de personnels qualifiés, et seul 0,1 % se déroule sans assistance, la distance entre
le domicile et la maternité étant le principal facteur explicatif selon Combier et al [5].
La grande majorité des accouchements s’était déoulés également dans des unités d’obstétrique aux Royaumes Unis. Seuls 13% ont préféré accoucher à domicile, assistés par une sage-femme libérale ou dans un cabinet d’accouchement [6].
Tandis que selon des études menées au Burundi, en milieu rural, 40% des femmes
enceintes ont accouché à domicile. Malgré la gratuité des soins en vigueur dans ce pays depuis 2006, l’accès aux structures sanitaires était toujours difficile pour les femmes ayant un faible niveau de vie [7]. Aryastami NK et al., ont mis en évidence une corrélation entre la densité des matrones et le recours aux services de santé maternelle [8]. Plus la densité des matrones dans une région est élevée, plus faible est le recours aux services de santé maternelle quel que soit le niveau socio-économique de la femme. Pour Withers M et al., le choix de l’accouchement était influencé par la peur de l’accouchement en maternité et la préférence des méthodes traditionnelles [9].
En Éthiopie, 88% des accouchements ont lieu à domicile. Des facteurs individuels et communautaires étaient associés aux choix du lieu de l’accouchement tels que le niveau scolaire des mères et de leurs maris respectifs, le fait d’avoir effectué des Consultations PréNatales (CPN), l’exposition à des informations sur la santé des femmes, la parité ainsi que la distance entre le domicile et le centre de santé [10].
À Madagascar, en 2008, le taux était de 498 sur 100 000 NV et était resté aux alentours de 408 sur 100 000 NV en 2018 selon le RGPH3 et seuls 35% des accouchements avaient eu lieu dans
un établissement de santé [11]. Selon l’Enquête Démographique et de la Santé (EDS), une proportion de 39% a été atteinte en 2021. Les facteurs pouvant être liés au choix de lieu d’accouchement étaient : le type de milieu, la parité, le nombre de CPN effectué, la région d’habitation, le niveau d’instruction et le niveau de bien-être économique du ménage. D’après les résultats de cette EDS, 87% des femmes intérrogées étaient impliquées dans la prise de décision concernant leur santé dont 32% principalement d’elles-mêmes et 55 % en concertation avec leurs maris ou partenaires respectifs [12].
A Madagascar toujours, une étude anthropologique menée dans la Région Menabe en 2015, a mis en évidence que les femmes avaient souvent recours à une matrone pour la confirmation de la grossesse et pour les massages; et au personnel de santé du Centre de Santé de Base (CSB) pour les CPN [13]. Pour l’accouchement, les femmes avaient fait appel à une matrone, ce n’est qu’en cas de difficultés qu’elles avaient été ensuite conduites à l’hôpital. Comprendre comment les femmes enceintes prennent leurs décisions, leurs choix de lieu d’accouchement peut aider à tirer des conclusions dans le cadre d’une étude d’évaluation des utilisations de services de santé maternelle.
À notre connaissance, aucune étude n’a été menée dans le District d’Ambositra concernant les choix de lieux d’accouchement d’où l’intérêt de cette recherche.
La question de recherche qui se posait était de savoir comment les femmes à Ambositra choisissent-elles leurs lieux d’accouchement ?
Objectifs
L’ objectif général de l’étude était d’explorer les raisons qui pouvaient influencer le choix du lieu de l’accouchement dans ce District d’Ambositra afin de mieux comprendre les logiques
et les dynamiques locales qui orientent les pratiques des femmes en matière de santé maternelle.
Les objectifs spécifiques étaient de décrire : les caractéristiques sociodémographiques
des participants à l’étude, les comportements sociaux entourant la grossesse et l’accouchement
et à identifier les facteurs influençant le choix du lieu de l’accouchement ainsi que les obstacles perçus et réels à l’utilisation des services de santé.
II- MATÉRIELS ET MÉTHODES
Lieu d’étude
L’étude a été menée dans le District d’Ambositra (Région Amoron’i Mania), d’une superficie
de 2 939 km² et situé à 260 km d’Antananarivo. En 2023, il comptait 338 206 habitants répartis dans 25 communes et disposait d’un Centre Hospitalier de Référence, de 43 CSB publics et de 10 formations sanitaires privées. (Figure 1).
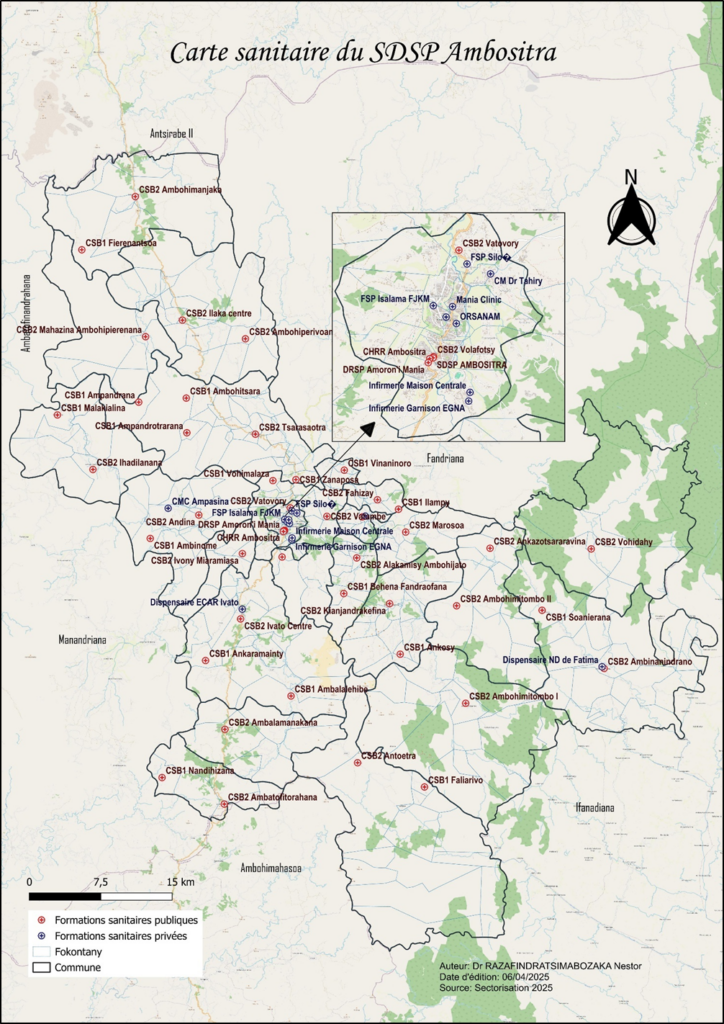
Figure 1 : Cartographie du District sanitaire d’Ambositra
Population d’étude :
Nous avons interviewé 9 femmes femmes domiciliées dans le District d’Ambositra, ayant accouché au centre de santé et/ou à domicile entre 2019 et 2023, pour la base de l’analyse jusqu’à la saturation. Pour avoir plus de points de vue, nous avons enquêté ensuite 1 père et 2 grand-mères, ainsi que deux focus groupes regroupant respectivement 7 matrones et 6 agents de santé. Les participants ont été choisis en fonction de la pertinence de leurs expériences ou de leurs connaissances par rapport à notre sujet d’étude.
Matériels d’étude :
Les matériels utilisés ont été des guides d’entretien et un dictaphone. Le guide d’entretien, inspiré des résultats d’une étude menée par Hagaman A et al en Ethiopie, était spécialement adapté au contexte local [14]. Ce guide d’entretien était élaboré pour orienter les échanges. Celui-ci couvrait cinq grandes thématiques dont les informations sociodémographiques des participantes, les modalités et motivations du choix du lieu d’accouchement, les facteurs personnels et sociaux ayant influencé ce choix et l’expérience des femmes vis-à-vis des services de santé.
Type d’étude
Il s’agissait d’une étude qualitative phénoménologique adoptant une méthode descriptive exploratoire. Cette approche permet d’examiner en profondeur les problématiques liées au sujet étudié. Elle vise principalement à recueillir et analyser les idées, les perceptions et les expériences des participants afin de mieux comprendre les facteurs influençant les comportements et les choix du lieu d’accouchement. La science des phénomènes, est un outil précieux dans la compréhension de la conscience, de l’existence et de l’expérience humaine tout entière selon Deschamps C, en 1993 [15].
La recherche phénoménologique vise à appréhender le vécu de l’expérience des femmes en recueillant une diversité de points de vue. Le récit phénoménologique a pour caractéristique d’explorer un phénomène vécu par un individu. La méthode de recherche consiste à recueillir des expériences, à les faire expliciter pour les conceptualiser ou au moins à les catégoriser d’après Ntebutse JGetCroyere N [16].
Ainsi, la collecte des données s’était appuyée sur des entretiens semi-structurés menés en langue malagasy auprès des mères et de certains membres de leur entourage, enregistrés avec leur consentement éclairé. Des notes de terrain avaient complété les entretiens, et deux focus groupes étaient organisés avec des matrones et des agents de santé afin de croiser les points de vue
sur les pratiques d’accouchement.
Méthode d’analyse des données et logiciel utilisé
Les enregistrements audios étaient transférés sur un ordinateur sécurisé, puis transcrits intégralement sous format Word. Nous avons utilisé Microsoft Excel pour l’analyse des données. Les étapes de traitement des données ont commencé par la transcription et exportation, puis par le codage des données, par le regroupement des idées de manière à mieux identifier les relations entre différents éléments. Enfin, l’extraction des thèmes était réalisée pour dégager les thèmes principaux en lien avec les objectifs.
La finalité de la recherche était de décrire un phénomène du point de vue de ceux qui le vivent.
Considérations éthiques
Avant de commencer l’enquête, une demande d’autorisation de mener une investigation était soumise au directeur de l’Institut d’Odonto-Stomatologie Tropicale de Madagascar (IOSTM). L’autorisation était obtenue et une visite de courtoisie auprès des autorités sanitaires locales était effectuée.
Le consentement verbal éclairé de chaque personne enquêtée était également demandée, accompagnée d’une large information sur l’objet et le déroulement de l’enquête ainsi que l’accord d’enregistrer leur voix le cas échéant. Les droits humains, la liberté d’opinions et l’anonymat, ainsi que la confidentialité des données et le secret professionnel étaient respectés.
III- RÉSULTATS
Caractéristiques sociodémographiques des interviewés (Tableau 1)
Les femmes interviewées étaient toutes des mères, d’âge moyen de 34,8 (±5,7 ans), ayant en moyenne cinq enfants. Le nombre d’enfants augmentait avec l’âge, la plus jeune mère, avait 27 ans, et avait trois enfants ; tandis que la plus âgée (45 ans), avait 10 enfants.
La majorité (89 % ) étaient mariées. Le trajet moyen entre le domicile et le centre de santé le plus proche était de 47 mn, variant entre 5 mn et 120 mn. D’apès les résultats, 67% des femmes vivaient entre 0 et 5 km; 22 % entre 5 et 10 km et 11% à plus de 10 km du centre de santé où
elles avaient accouché.
Pour 33,3 % des mères, les accouchements de tous leurs enfants avaient eu lieu exclusivement au centre de santé, contre 33,3% exclusivement à domicile tandis que 33,3 % avaient accouché cetrains enfants au centre de santé et d’autres à domicile en fonction des situations détaillées
dans la suite de nos résultats.
Tableau 1: Caractéristiques des mères à Ambositra (n=9)
| Variables (mères) | n | % |
| Âge | ||
| 25-29 ans | 2 | 22 |
| 30-34 ans | 3 | 33 |
| 35-39 ans | 3 | 33 |
| 40 ans et plus | 1 | 11 |
| Statut marital | ||
| Mariée | 8 | 89 |
| Célibataire | 1 | 11 |
| Nombre d’enfants | ||
| 1-2 | 0 | 0 |
| 3-4 | 4 | 44 |
| 5 et plus | 5 | 56 |
| Durée de trajet CSB-domicile | ||
| moins d’1h | 6 | 67 |
| 1-2h | 2 | 22 |
| 2h et plus | 1 | 11 |
| exclusivement à domicile | 3 | 33,3 |
| exclusivement au centre de santé | 3 | 33,3 |
| les deux | 3 | 33,3 |
| Total | 9 | 100 |
Comportements sociaux identifiés :
Les parcours de soins des femmes durant la grossesse et l’accouchement :
- La matrone, premier recours
Les matrones, perçues comme une figure de confiance, étaient généralement les premières à être consultées par les femmes, surtout au début de la grossesse pour en avoir la confirmation : « Quand elles avaient mal, c’est nous qu’elles consultent en premier, surtout quand quelque chose n’allait pas…Elles venaient chez nous et nous demandaient de les palper si elles étaient enceintes car
elles avaient mal…Ensuite nous les envoyions à l’hôpital pour les CPN » Focus group, Matrone n°1.
- CPN au CSB et massage chez la matrone
Après confirmation de la grossesse, les femmes commençaient à aller au CSB pour
leur consultation prénatale et la vaccination, tout en continuant d’aller régulièrement chez
la matrone, notamment pour soulager leurs maux de dos dû au travail jugé pénible comme l’avait déclaré cette mère : « Nous travaillons beaucoup, nous travaillons avec la bèche, c’est pourquoi j’allais me faire masser chez la matrone, le dos était toujours engourdi! Je ressentais le besoin de massage !» Mère n°1, 29 ans.
- L’accouchement
Selon l’analyse des discours des femmes interviewées, trois scénarios se distinguaient quant
au lieu d’accouchement. Certaines femmes accouchaient exclusivement à domicile, assisté ou non par une matrone, comme le cas de cette mère de 32 ans : « J’ai six enfants, ils sont tous nés
au village. » Mère n°6, 32ans. D’autres venaient exclusivement aux CSB comme cette mère : « J’ai trois enfants, l’aîné a 7 ans, la petite a 4 ans et le petit dernier a moins de 4 mois. Ils étaient tous nés au CSB2 Vatovory. » Mère n°3, 27 ans. D’autres accouchaient tantôt à domicile tantôt au CSB en fonction des situations présentes, révélées par cette troisième mère : « Deux de mes enfants étaient nés ici (CSB), un à l’hôpital et un autre à domicile. » Mère n°2, 35 ans.
Les acteurs dans la prise de décision
- La femme enceinte
La femme enceinte occupait une place centrale dans le processus décisionnel concernant
son accouchement. Ainsi, une mère disait : « C’était mon choix de venir à l’hôpital[…] Mes sept enfants étaient tous nés ici. » Mère n°5, 45 ans. Dans de nombreux cas, elles étaient en mesure
de choisir seule le lieu où elle donnerait naissance, et cette décision était généralement respectée par son entourage. Ainsi, une mère disait : « C’était moi seule la raison [… ] C’était moi qui disais où je voudrais aller, et il m’y conduisait immédiatement. » Mère n°9, 29 ans.
- Le conjoint
Dans de nombreux cas, la décision concernant le lieu d’accouchement était prise au sein du couple, traduisant une démarche concertée entre les conjoints. Le rôle du mari se manifestait principalement à travers des conseils et des discussions, sans pour autant imposer son point de vue, ni influencer la décision finale de la femme car l’une d’elles disait : « Nous avions vraiment pris cette décision ensemble. Lors de ma première grossesse, j’avais eu des douleurs au ventre pendant une semaine, et nous avons pensé que j’allais accoucher, mais finalement, ce n’était pas le cas. Nous avions alors décidé qu’il était préférable d’accoucher dans une structure de santé
et de se rendre à l’hôpital. C’était devenu notre principe […]» Mère n°1, 29ans.
- La famille et l’entourage
Dans de nombreux cas, même si la décision finale revenait à la femme elle-même, son choix était respecté par l’entourage, y compris par la famille et cette mère déclarait : « Dans ma famille, personne ne m’en avait empêchée, j’étais libre. Même si je ne me plaignais pas du tout de douleurs, c’était ma famille qui avait suggéré d’aller à l’hôpital […] Ce n’était que lorsque j’ai commencé à ressentir vraiment des douleurs que je leur demandais de m’y emmener. » Mère n°6, 32 ans.
- Les matrones
Les matrones jouaient un rôle important dans le processus de choix du lieu de l’acouchement. Par contre, leurs rôles restaient secondaires par rapport à l’influence exercée par la famille
et la décision propre de la femme, comme en temoignait cette mère : « J’avais l’habitude d’accoucher à domicile, et après plusieurs grossesses, ma matrone m’a conseillée d’accoucher à l’hôpital. Elle m’avait dit que l’assistance du docteur était primordiale. Mais comme d’habitude, je restais accoucher chez moi. » Mère n°7, 36 ans.
- Les agents de santé
L’analyse des entretiens a mis en évidence que les agents de santé, lors des consultations prénatales (CPN) constituaient une source importante d’informations pour les femmes enceintes, qui les aidaient dans leur décision: « Jai reçu beaucoup d’explications sur les aliments à consommer, les médicaments à prendre, les matériels à préparer, les signes de danger et la date probable de l’accouchement, cela m’a aidé à prendre des décision. » Mère n°3, 27 ans.
Les facteurs influençant le choix du lieu de l’accouchement
- Les expériences vécues
Les récits et ressentis des femmes témoignaient d’un ensemble de facteurs personnels et collectifs qui influençaient la décision du lieu d’accouchement. Ces expériences se déclinaient en plusieurs dimensions.
- Antécédents médicaux et perception du risque
Un élément récurrent était l’antécendent d’un accouchement difficile. De nombreuses femmes évoquaient, dès la grossesse suivante, une prémonition d’avoir un accouchement compliqué,
ce que cette mère disait : « Lors de ma première grossesse, j’avais eu de petites douleurs abdominales pendant une semaine[…] Même la matrone était restée chez nous pendant
une semaine, mais finalement, je n’avais pas accouché tout de suite. C’était cette expérience qui m’avait fait comprendre qu’il valait mieux aller directement à l’hôpital […] » Mère n°1, 29 ans. Par ailleurs, la détection de certaines anomalies durant les consultations prénatales, comme
la présence d’un gros bébé et la petite taille de la mère pouvant entraîner une disproportion fœto-pelvienne, contribuait à accentuer le sentiment de risque, incitant certaines à opter pour un accouchement au centre de santé comme le cas de cette autre mère : « Pour le deuxième enfant aussi. Nous avions même envisagé un transfert à Ambositra, mais finalement, l’accouchement avait pu se faire ici. Le bébé était trop gros, ce qui risquait de compliquer l’accouchement. » Mère n°1, 29 ans.
- Issues de tentative hors de centre de santé
Les vécus des accouchements, hors centre de santé, jouaient un rôle décisif. Pour celles ayant connu un accouchement à domicile, la mémoire d’une souffrance vécue auparavant demeurait, tel qu’ un travail long, un manque de soutien, ou de complications survenues lors d’un accouchement à domicile entre autres, comme le cas de cette femme : « Quand j’ai accouché à la maison, c’était là que j’avais vraiment ressenti que ce n’était pas une bonne idée,[…] Même les instruments utilisés pour couper le cordon du bébé n’étaient pas appropriés. Ce n’était vraiment pas bien, docteur. » Mère n°2, 35ans.
Qualité de l’accueil et la relation entre soignant et soignée :
L’analyse des entretiens a révélé que la qualité de l’accueil et du suivi dans les centres de santé était perçue comme un élément déterminant dans le choix du lieu d’accouchement.
Les témoignages mettaient en avant une relation positive entre les patientes et le personnel
de santé. Les dires de cette mère révélaient ainsi : « Elles te conseillaient sur ce qu’il fallait faire, par exemple […] Elles pouvaient vraiment te donner des recommandations, te guider. Elles
te donnaient des conseils, se rapprochaient de toi[…] Surtout quand le jour de l’accouchement arrive,[…] » Mère n°2, 35 ans. Cette sage-femme avait aussi raconté : « Elles revenaient
à l’hôpital, car elles appréciaient la prise en charge qu’elles avaient eue auparavant.
Nous voyions qu’elles revenaient parce qu’elles avaient été satisfaites de l’accueil qu’elles avaient eu chez nous,[…] Elles revenaient donc pour leur quatrième ou cinquième accouchement. » Focus group Agents de santé, Sage-femme n°4.
Avantages de l’accouchement au centre de santé :
L’analyse des entretiens a revelé que certains avantages des accouchements au CSB étaient
en faveur du choix du centre de santé, comme le fait de bénéficier d’un kit d’accouchement gratuit, offert par l’État comme l’a évoqué cette sage-femme : « C’était la distribution des kits d’accouchement qui les motivait à accoucher ici ! ». Focus group, Agent de santé, Sage-femme n°2. De plus, la déclaration de naissance, faite systématiquement par les sage-femmes, auprès de la commune concernéé, facilitait l’obtention de l’acte de naissance : « Ici (CSB), l’acte de naissance était obtenu rapidement, par contre quand tu accouchais à domicile, cela pouvait prendre des semaines. » Mère n°2, 35ans.
Accessibilité géographique :
L’accessibilité géographique aux CSB constituait un facteur dans le choix du lieu d’accouchement. Ainsi, bien que la distance ait pu être un défi, elle était parfois surmontée par la volonté d’accéder à des soins de meilleure qualité, surtout en cas de complication. Une des mères disait : « Même si la distance était un facteur, si l’accouchement était compliqué, je n’avais pas d’autre choix que d’y aller[…] » Mère n°7, 36ans. Pour certaines femmes, la proximité du CSB ne constituait pas un critère déterminant dans le choix du lieu d’accouchement, comme en témoignait cet extrait d’entretien: « Nous habitions à 5 minutes de l’hôpital[…] Mes quatre enfants, 10 ans, 7 ans, 4 ans et 1an, étaient tous nés à domicile. » Mère n°8, 31 ans.
Qualité des centres de santé :
La qualité des infrastructures jouait aussi un rôle déterminant dans le choix du lieu d’accouchement. Les femmes privilégiaient les établissements où l’hygiène, la sécurité et les conditions d’accueil étaient jugées satisfaisantes. C’est ce que cette femme avait déclaré : « Ce qui me désolait vraiment, Docteur, c’était que j’ai accouché de huit enfants dans cet hôpital, ce qui n’avait jamais changé, c’était l’eau que nous utilisions ici […] Elles étaient obligées de boire de l’eau sale[…] et devoir boire cette eau impropre du canal. » Mère n°5, 45 ans.
Dépenses imprévues
Les entretiens ont révélé que l’une des principales barrières pour l’accouchement aux CSB était
le manque de moyens financiers, même si l’accouchement était censé être gratuit. Elles faisaient face à des coûts imprévus pour des services annexes comme les médicaments qui n’étaient pas disponibles aux CSB. Cette mère avait mentionné que : « L’accouchement était censé être gratuit[…] mais il y avait tout de même quelques frais à payer, par exemple, il fallait verser
une petite somme, environ 5000 Ar[…] Quant aux médicaments, ils étaient gratuits en principe, mais lorsqu’il n’y en avait plus à l’hôpital, ils nous donnaient une ordonnance pour aller
en acheter en pharmacie. » Mère n°1, 29 ans.
IV- DISCUSSION
Cette étude avait pour objectif général d’explorer les choix du lieu d’accouchement dans le District d’Ambositra. Les résultats montraient que cet objectif était atteint, l’enquête ayant permis d’identifier de manière approfondie les facteurs qui influencaient les décisions des femmes et de leur entourage. L’approche qualitative adoptée s’est révélée pertinente pour analyser les dimensions sociales, culturelles et subjectives du recours aux services d’accouchement, mettant en évidence la complexité des parcours de soins et des choix relatifs au lieu d’accouchement.
La méthode du récit phénoménologique a permis de comprendre les choix des lieux d’accouchement à partir du sens que prennent les évènements pour les femmes dans le cadre de leurs expériences vécues.
Dualité et complémentarité des parcours de soins
À Ambositra, les femmes enceintes combinaient souvent les consultations auprès des matrones
et les services des CSB, illustrant une complémentarité entre savoirs traditionnels et pratiques biomédicales, évoquée aussi par Ihantamalala et al [17]. Les matrones reconnaissaient les limites de leur rôle en assurant la détection précoce de la grossesse et le soulagement des maux
du quotidien, tandis que les agents de santé prennent en charge les complications obstétricales. Des études menées dans les Régions Menabe, par Pourette D et al[18], et à Vakinankaratra
par Andrianantoandro VT et al [19], ont également identifié cette double démarche et les rôles
des matrones et agents de santé.
Autonomie décisionnelle des femmes
Les femmes jouaient un rôle central et autonome dans le choix du lieu d’accouchement, en fonction de leur état de santé, du déroulement du travail et de l’accessibilité des services, avec un soutien surtout logistique et affectif de l’entourage. Cette dynamique a également été observée
à Vakinankaratra par Andrianantoandro VT et al (1[16] et rapportée dans l’EDS 2021[12] .
Perception du risque et expériences vécues
La peur des complications, liée à des expériences antérieures difficiles ou à des anomalies détectées en CPN, incitait certaines femmes à privilégier l’accouchement en milieu médicalisé, tandis que les habitudes et des expériences positives renforçaient la confiance dans le lieu de l’accouchement précédent. Ces résultats, confirmés à Madagascar, par Andrianantoandro VT et al [16] et au Burundi, par Nkurunziza [7], soulignaient l’influence des expériences passées sur la perception du risque, determinant ainsi le lieu de l’accouchement.
Qualité des soins, accéssibilté géographique et financière
La qualité perçue de l’accueil, la compétence des soignants et la disponibilité des ressources médicales étaient déterminantes dans le choix du lieu d’accouchement. Un suivi personnalisé et une relation de confiance avec les soignants rassuraient les femmes, tandis que des infrastructures inadéquates ou des attitudes peu accueillantes pouvaient les dissuader d’utiliser les services de santé officiels, d’après Miltenburg S et al [20] et Ihantamalala FA et al [17].
L’accessibilité géographique, bien que parfois contraignante, était souvent surmontée
par la volonté d’assurer un accouchement sécurisé. Ces facteurs ont été également mis en évidence dans des études sur les pratiques de santé maternelle à Madagascar, par Ihantamalala FA et al (17) et dans d’autres pays par Albuquerque PC et al [21],Tanou M et al [22] et Adara P et al [23].
Malgré la politique de gratuité de soins, les ménages supportaient encore des coûts supplementaires à Ambositra, comme au Burkina Faso, selon Meda et al [21]. Il a été constaté aussi que la gratuité des soins ne suffit pas à elle seule à motiver les mères à accoucher au centre de santé. Cette situation a egalement été observée par Nkurunziza [7] en milieu rural burundais.
Cependant, une tendance à accepter l’accouchement au centre de santé a été observée, surtout
en cas de complications. La collaboration entre les matrones et les agents de santé était encouragée pour améliorer l’accès aux soins et la sécurité des accouchements, selon Yao K et al [24].
CONCLUSION
L’étude qualitative réalisée dans le District d’Ambositra a permis de mettre en lumière
la complexité des facteurs influençant le choix du lieu d’accouchement chez les femmes.
En explorant les représentations, les pratiques et les contraintes perçues par les différents acteurs (femmes et leurs proches, matrones, agents de santé), cette recherche a révélé que
le recours aux services de santé ne dépendait pas uniquement de leur accessibilité physique
ou financière, mais s’inscrit dans un ensemble de logiques sociales, culturelles
et relationnelles. Elle ouvre également des pistes pour des recherches complémentaires, incluant des approches mixtes et des échantillons élargis, en vue de produire des données plus généralisables à l’échelle régionale ou nationale.
DÉCLARATIONS
Comme il s’agit d’une interview ne concernant pas la biologie humaine, nous n’avons pas demandé l’autorisation au niveau du Comité d’éthique mais nous avions obtenu l’autorisation d’enquêter de l’IOSTM et des responsables des CSB que nous avions enquêtés. Le consentement verbal éclairé des participants(es) a été obtenu après leur avoir expliqué le objectifs de l’étude, leur droit à ne pas participer et à quitter l’interview à n’importe quel moment, de demander plus d’explications pour un éclaircissement du déroulement de notre interview, de la confidentialité et de la finalité de ce travail. Nous disposons des enregistrements audio des interviews.
Financement : L’étude a été totalement prise en charge par toute l’équipe.
Conflits d’intérêt : Nous remercions les participants(es) pour leur implication dans la réalisation de cette recherche ainsi que les responsables des CSB.
Contributions des auteurs : Chacun des auteurs a participé à l’élaboration des interviews,
à la consultation des documents, à la réalisation des interviews, à l’analyse des résultats,
et à l’écriture du manuscrit.
Remerciements : Nous remercions les participants(es) pour leur implication dans la réalisation
de cette recherche.
Nos remerciements s’adressent également aux responsables des Centres de Santé de Base.
RÉFÉRENCES
- Organisation mondiale de la Santé. Recommandations de l’OMS sur les soins intrapartum pour une expérience positive de l’accouchement: Transformer les soins des femmes et des nourrissons pour améliorer leur santé et leur bien-être. OMS: 1-8. Disponible sur: https://iris.who.int/server/api/core/bitstreams/8dd0599a-f240-4425-bfae-1f57e89ed2a8/content
- Mortalité maternelle [Internet]. [cité 15 déc 2025]. Disponible sur: https://www.who.int/fr/news-room/fact-sheets/detail/maternal-mortality
- Institut National de la Statistique. Résultats globaux du Recensement Général de La Population et de l’Habitation de 2018 à Madagascar (RGPH-3): tome 1. INSTAT. décembre 2020 : pages 192. resultat_globaux_rgph3_tome_01.pdf [Internet]. [cité 15 déc 2025]. Disponible sur: https://madagascar.unfpa.org/sites/default/files/pub-pdf/resultat_globaux_rgph3_tome_01.pdf
- Institut National de la Statistique. EDSMD-V | Enquête Démographique et de Santé, Indicateurs clés – Novembre 2021.INSTAT. 19 novembre 2021. datadot [Internet]. [cité 15 déc 2025]. 1772666. Disponible sur: https://data.who.int/fr/indicators/i/F835E3B/1772666
- Combier E, Roussot A, Chabernaud JL, Cottenet J, Rozenberg P, Quantin C. Out-of-maternity deliveries in France: A nationwide population-based study. Oei JL, éditeur. PLoS ONE [Internet]. 24 févr 2020 [cité 15 déc 2025];15(2):e0228785. Disponible sur: https://dx.plos.org/10.1371/journal.pone.0228785
- Coxon K, Chisholm A, Malouf R, Rowe R, Hollowell J. What influences birth place preferences, choices and decision-making amongst healthy women with straightforward pregnancies in the UK? A qualitative evidence synthesis using a ‘best fit’ framework approach. BMC Pregnancy Childbirth 31 mars 2017;17(1):103. Disponible sur: https://doi.org/10.1186/s12884-017-1279-7
- Nkurunziza M. Accoucher à domicile malgré la gratuité des soins. Le cas du milieu rural burundais. Autrepart [Internet]. 2015 [cité 15 déc 2025];7475(2):85‑100. Disponible sur: https://shs.cairn.info/revue-autrepart-2015-2-page-85
- Aryastami NK, Mubasyiroh R. Traditional practices influencing the use of maternal health care services in Indonesia. PLOS ONE [Internet]. 10 sept 2021 [cité 15 déc 2025];16(9):e0257032. Disponible sur: https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0257032
- Withers M, Kharazmi N, Lim E. Traditional beliefs and practices in pregnancy, childbirth and postpartum: A review of the evidence from Asian countries. Midwifery. janv 2018;56:158‑70.
- Tsegay R, Aregay A, Kidanu K, Alemayehu M, Yohannes G. Determinant factors of home delivery among women in Northern Ethiopia: a case control study. BMC Public Health. 4 avr 2017;17(1):289.
- Institut National de la Statistique (INSTAT) Madagascar – INSTAT . Disponible sur: https://www.instat.mg/p/resultats-definitifs-du-rgph-3-2018-troisieme-recensement-general-de-la-population-et-de-lhabitation
- Institut National de la Statistique (INSTAT) Madagascar INSTAT. Disponible sur: https://www.instat.mg/p/edsmd-v-enquete-demographique-et-de-sante-indicateurs-cles-novembre-2021
- Etude anthropologique « Santé reproductive, itinéraires thérapeutiques et recours aux soins dans la région de Morondava-Menabe » | Louvain cooperation ONG Belge. Disponible sur: https://louvaincooperation.org/fr/node/728
- Hagman J. Qualitative researchers’ experiences of methodological instruction and technology use. The Journal of Academic Librarianship. 1 mai 2023;49(3):102708. Disponible sur: https://www.sciencedirect.com/science/article/pii/S0099133323000472
- Deschamps C. L’approche phénoménologique en recherche: comprendre en retournant au vécu de l’expérience humaine. Montréal, Canada: Guérin Universitaire; 1993: 111 p.
- Ntebutse JG, Croyere N. Intérêt et valeur du récit phénoménologique : une logique de découverte. Recherche en soins infirmiers [Internet]. 19 avr 2016;124(1):28‑38. Disponible sur: https://stm.cairn.info/revue-recherche-en-soins-infirmiers-2016-1-page-28
- Ihantamalala FA, Randriamihaja M, Miller AC, Rakotonanahary RJL, Raza-Fanomezanjanahary M, Kotchofa JA, et al. Persistence of geographic barriers to maternal care services following a health system strengthening initiative in rural Madagascar. BMC Pregnancy Childbirth [Internet]. 1 oct 2025;25(1):997. Disponible sur: https://bmcpregnancychildbirth.biomedcentral.com/articles/10.1186/s12884-025-08134-6
- Pourette D, Andrianantoandro TV, Rakotoarimanana FMJ, Razakamanana M, Rakotomalala O, Ramiaramanana J. Use of healthcare services at time of delivery: a prospective community based study in Madagascar. Eur J Public Health. 1 sept 2020 [cité 17 déc 2025];30 (Supplement_5):ckaa166.908. Disponible sur: https://doi.org/10.1093/eurpub/ckaa166.908
- Andrianantoandro VT, Pourette D, Rakotomalala O, Ramaroson HJV, Ratovoson R, Rakotoarimanana FMJ. Factors influencing maternal healthcare seeking in a highland region of Madagascar: a mixed methods analysis. BMC Pregnancy Childbirth. 16 juin 2021;21(1):428.
- Miltenburg AS, van Pelt S, Lindskog B, Sundby J, Meguid T. Understanding women’s decision-making process for birth location in Tanzania based on individual women’s reproductive pathways: a life-course perspective. Global Health Action. 31 déc 2022;15(1).
- Albuquerque PC, Felipe LL, Lopes JF, Tassinari W de S, Zicker F, Fonseca B de P. Geographic accessibility to hospital childbirths in Brazil (2010-2011 and 2018-2019): a cross-sectional study. Lancet Reg Health Am. févr 2025;42:100976.
- Tanou M, Kishida T, Kamiya Y. The effects of geographical accessibility to health facilities on antenatal care and delivery services utilization in Benin: a cross-sectional study. Reprod Health [Internet]. 14 oct 2021;18:205. Disponible sur: https://pmc.ncbi.nlm.nih.gov/articles/PMC8518195/
- Adatara P, Strumpher J, Ricks E, Mwini-Nyaledzigbor PP. Cultural beliefs and practices of women influencing home births in rural Northern Ghana. Int J Womens Health. 2019;11:353‑61.
- Yao KD, Dalougou GD, Zambe MA. Représentations sociales des tradipraticiens et problématique de leur insertion dans le système de santé public en Côte d’Ivoire. Revue Africaine des Sciences Sociales et de la Santé Publique [Internet]. 2021; 3(2):27‑46. Disponible sur: https://www.revue-rasp.org/index.php/rasp/article/view/131
