Revue Sciences Santé | Non classé
Predictive mortality factors associated with infantile bacterial meningitis in Antananarivo, Madagascar.
Auteurs: Ratovomanarivo Dyana Jackson1,2, Ranjarisoa Lala Nirina 1,2, Rakotonandrasana Harimbola David1,2
Affiliation:
- École Doctorale Nutrition-Environnement et Santé, Université de Mahajanga, Madagascar
- Laboratoire d’Epidémiologie et Biostatistique en Santé de Populations (LabEBSP),
Auteur correspondant : Ratovomanarivo Dyana Jackson: e-mail : dyanaratovo@gmail.com
RÉSUMÉ: Pathologies fréquentes et graves en pédiatrie, les méningites bactériennes restent un problème majeur de santé publique. Elles constituent une double urgence à la fois médicale mais aussi de santé publique. L’objectif de notre étude consistait à identifier les facteurs prédictifs de mortalité de la méningite bactérienne infantile à Antananarivo. Il s’agissait d’une étude rétrospective à visée analytique du 1er janvier 2018 au 31 décembre 2022, sur des enfants de 1 à 59 mois hospitalisés dans 3 Centres Hospitaliers d’Antananarivo. Les données ont été analysées à l’aide du logiciel Statistical Package for the Social Sciences version 21.0. Les résultats ont montré un total de 717 cas suspects de méningites bactériennes. L’âge médian des patients a été de 15 ± 13,75 mois avec une prédominance masculine de 55,80%. Environ 4,30% ont eu un syndrome méningé typique. Près de 19,72% de Liquide Céphalo-Rachidien étaient troubles. La majorité des cas confirmés étaient dus au Streptococcus Pneumoniae (73,85%). Le taux de létalité a été de 25,24%.Cinq variables ont été retenus comme facteurs prédictifs de mortalité: le coma (13,76 [4,33–43,71]), la profession libérale du père (0,52 [0,36–0,76]), la saison d’apparition de la maladie en été (1,62 [1,12–2,36]), l’état vaccinal de l’enfant (2,31 [1,51–3,53]) et une valeur de la glycorachie < 0,4g/l (3,07 [1,33–7,06]). En conclusion, les facteurs retrouvés ont été liés au niveau socio-économique bas et à la sévérité des signes cliniques. Afin de réduire la létalité, une prise en charge précoce et une implication effective de la communauté sont nécessaires. Mots-clés : méningites bactériennes, enfants, facteurs prédictifs, mortalité.
ABSTRACT: Bacterial meningitis, a frequent and serious condition in pediatrics, remains a major public health problem. It constitutes a dual emergency, both medical and public health-related. The objective of our study was to identify predictive factors of mortality from bacterial meningitis in children in Antananarivo. Method: This was a retrospective analytical study conducted from January 1, 2018, to December 31, 2022, on children aged 1 to 59 months hospitalized in three hospitals in Antananarivo. The data were analyzed using the Statistical Package for the Social Sciences version 21.0. The results showed a total of 717 suspected cases of bacterial meningitis. The median age of the patients was 15 ± 13.75 months, with a male predominance of 55.80%. Approximately 4.30% presented with a typical meningeal syndrome. Nearly 19.72% of cerebrospinal fluid samples were cloudy. The majority of confirmed cases were due to Streptococcus pneumonia (73.85%). The case fatality rate was 25.24%. Five variables were identified as predictors of mortality: coma (13.76 [4.33–43.71]), father’s self-employed status (0.52 [0.36–0.76]), summer onset of illness (1.62 [1.12–2.36]), child’s vaccination status (2.31 [1.51–3.53]), and a cerebrospinal fluid glucose level < 0.4 g/L (3.07 [1.33–7.06]). In conclusion, the identified factors were associated with low socioeconomic status and the severity of clinical signs. To reduce mortality, early intervention and effective community involvement are necessary. Keywords: bacterial meningitis, children, predictive factors, mortality
Comment citer cet article : Ratovomanarivo DJ, Ranjarisoa LN, Rakotonandrasana HD. Facteurs prédictifs de mortalité associés à la méningite bactérienne infantile à Antananarivo, Madagascar. Revue Sciences Santé 2026 ; 04:1-10
I- INTRODUCTION
Contexte : La méningite bactérienne est une affection des membranes du cerveau et de la moelle épinière [1]. Pathologies fréquentes et graves en pédiatrie, les méningites bactériennes restent un problème majeur de santé publique en raison de leur incidence élevée, de la mortalité engendrée [2] et du coût de leur prise en charge [3]. Elles forment à la fois une urgence médicale [4] et de santé publique due au grand risque épidémique de la méningite méningococcie.
Chez l’enfant, une fièvre d’installation brutale (température rectale > 38,5° C) associée à des céphalées, vomissements, photophobie, raideur de la nuque, éruption évoquant un purpura, altération de la conscience sont des signes suspectes de méningite bactérienne [5]. L’examen para clinique primordial et indispensable à faire est la culture du Liquide Céphalo-Rachidien (LCR) [6]. Près de la moitié des enfants survivants développent des séquelles neurologiques et sensorielles non négligeables [5]. Sans traitement, le taux de mortalité peut atteindre jusqu’à 50% [7]. Passée la période périnatale, le Neisseria meningitidis (NM), le Streptococcus pneumoniae (SP) et l’Haemophilus influenzae (HI) sont les trois bactéries responsables de la plupart des méningites bactériennes infantiles[8].
Chaque année, l’incidence des méningites bactériennes infantiles est estimée à 2,81 millions dans le monde [9] avec 94 883 cas de décès [10]. Le taux de mortalité peut aller de 5 à 30% [11]. Un taux élevé est constaté chez les nouveau-nés [12]. Dans les pays industrialisés, l’incidence est de 1,5 pour 100 000 habitants [13] et le taux de mortalité est environ 15% . Cette incidence est de 20 pour 100 000 habitants dans les pays en voies de développement [13] et le taux de mortalité peut atteindre jusqu’à 58% [14].
À Madagascar, les méningites bactériennes figurent parmi dans les maladies à surveiller et à déclaration obligatoire. Elles représentent l’un des problèmes majeurs dans les services de pédiatrie. Elles touchent surtout les enfants de moins de 1 an avec une forte létalité (31 %). Le tiers des survivants portent des séquelles neurosensoriels [15]. Cette forte létalité nous a conduit à mener une étude dont le but était de déterminer les facteurs prédictifs de la mortalité dans la méningite bactérienne des enfants âgés de moins 59 mois au plus à Antananarivo.
II MATÉRIELS et MÉTHODE
a) Matériels
Les matériels utilisés dans cette étude étaient les fiches de collecte de données, les registres d’hôpitaux, et les dossiers médicaux des patients.
b) Méthode
– Lieu d’étude : L’étude était menée dans la Région Analamanga dans trois Centres Hospitaliers Universitaires (CHU) : le CHU Mère Enfant Tsaralalàna, le CHU Joseph Raseta Befelatànana, et je CHU Mère Enfant Ambohimiandra). Ces CHU possèdent des services de Pédiatrie et ont été choisis par convenance sur les 6 CHU d’Antananarivo.
– Type d’étude : Il s’agissait d’une étude rétrospective basée sur consultation des registres d’hospitalisation et des dossiers médicaux ciblant les enfants hospitalisés entre le 01 Janvier 2018 au 31 Décembre 2022 dans trois centres hospitaliers universitaires.
– Population d’étude : L’étude concernait les enfants âgés de 1 à 59 mois, hospitalisés pour suspicion de méningite bactérienne. Dans les Services de Pédiatrie des 3 Centres Hospitaliers d’Antananarivo choisis par convenance.
Ont été exclues de l’étude les méningites néonatales, les méningites nosocomiales. La taille de l’échantillon a été exhaustive répondant aux critères d’inclusion.
– Collecte des données : Les données relatives aux caractéristiques des patients, aux paramètres cliniques, aux cultures et à l’évolution du traitement étaient collectées à partir de leurs dossiers médicaux.
– Analyse statistique: Les données ont été par la suite traitées et analysées à l’aide du logiciel Statistical Package for the Social Sciences (SPSS) version 21.0. Pour la description de l’échantillon, l’analyse uni-variée était utilisée pour les variables quantitatives et le calcul de proportions pour les valeurs qualitatives dans le but de déterminer la signification des résultats. Les facteurs associés à la mortalité ont été étudiés par analyse unie variée et multi variée, à l’aide du khi2 et de l’intervalle de confiance (IC) à 95 %. La force des associations entre le décès et chacune des variables explicatives par une analyse multi-variée était faite à l’aide de méthodes de régression logistique. Seules les variables, pour lesquelles le degré de signification p < 0,05 en analyse bi-variée, avait été retenu pour l’analyse multi-variée afin de déterminer les associations entre décès et ces variables. -Considérations éthiques : Le protocole d’étude était validé par l’École Doctorale : Nutrition Environnement Santé de l’université de Mahajanga, et validé par le Comité d’éthique du Ministère de la santé de Madagascar.
III- RESULTATS :
-Analyse unie variée
a) Les caractéristiques socio_démographiques de la population d’étude sont résumées dans la figure ci-après. Au total, 717 cas suspects de méningites bactériennes, 70 cas classés bactériennes probables, et 65 cas classés, bactériens confirmés étaient recensés sur les 30 173 fiches cliniques consultées. La maladie a évolué vers le décès chez 181cas (25,20%) (Figure I).
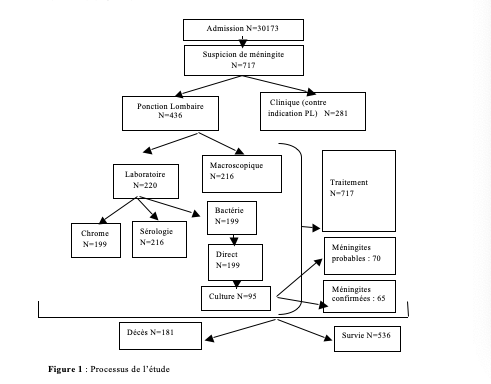
Une prédominance masculine de 55,80% était observée avec une sex-ratio M/F de 1,26. L’âge médian des patients était de 15 ± 3,75 mois. Plus de la moitié des cas se trouvaient dans la tranche d’âge entre 1 et 11 mois (369 cas soit 51,50%). Plus de 58,70% des pères et 86,80% des mères exerçaient une profession libérale (Tableau 1)
b) Cas de méningite bactérienne
La méningite bactérienne a sévi au cours de toutes les saisons mais la plus grande fréquence a été diagnostiquée durant l’été (57,70%) des cas. (Tableau 1).
c) L’antécédent respiratoire était dominé par la toux avec 99,52%. Les enfants incorrectement ou non vaccinés selon leur âge et selon le programme élargi de vaccination à Madagascar ont été de 15,60%. Plus de 32% des enfants étaient des malnutris aigus sévères et 2,60% étaient des malnutris aigus très sévères. Une antibiothérapie a été rapportée chez 33,10% des enfants avant leur admission (ß lactamines dans 73% des cas) pour traiter les infections respiratoires et ORL (Tableau 1).
d) Prise en charge :
Près de 61% des patients avaient bénéficié d’une ponction lombaire. A l’examen macroscopique du LCR, 19,72% étaient troubles. Le nombre de leucocytes par mm³ de LCR était entre 1 et 580, dominé par les polynucléaires neutrophiles à 91,17%. La glycorachie moyenne était de 0,39g/l. La protéinorachie moyenne était de 1,8g/l (Tableau 1).
La coloration de Gram était effectuée sur 199 des LCR prélevés. Elle a révélé un Diplocoque Gram Positif (DGP) dans 18,10% des cas. La confirmation était faite par culture. Le taux de confirmation était de 9%. Ce taux était de 14,90% dans les cas où un prélèvement de LCR était fait. Les cas confirmés étaient dus à SP dans 73,85% (Tableau 1).
Le délai entre le début de la maladie et l’admission à l’hôpital variait entre 1 et 30 jours avec une médiane de 3 jours. Tous les enfants malades ont eu un traitement d’antibiotique. Environ 95% des patients ont été traités par les céphalosporinesde 3ème génération. Une bi-antibiothérapie a été prescrite dans 85% des cas (Tableau 1).
Le taux de létalité était de 25,24% (Tableau 1).

pour les patients âgés de 1 à 11 mois, 98,90% avaient la fièvre, 24,95% ont eu des vomissements, 17,60% avaient présenté une raideur de la nuque; 10 patients du groupe d’âge de 12 à 59 mois avaient présenté de céphalée et la différence était significative (p<0,001). Une fontanelle antérieure bombée a été retrouvée chez 10,30 % des cas ; la triade fièvre-vomissements-fontanelle bombée était constatée chez 2,45% des cas et environ 5,45% avait un syndrome méningé typique (fièvre-vomissements-raideur de la nuque).
Des troubles de conscience étaient observés chez 33% patients avec 30,90% d’altération de la conscience et 2,20% de patients comateux; 91,35% avait eu des convulsions ; un signe de Brudzinski positif a été rapporté chez les 3% des cas enregistrés et 0,85% ont eu une photophobie. (Tableau 2).
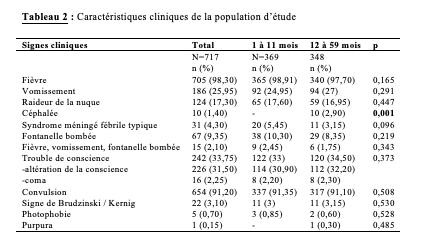
Pour les patients âgés de 12 à 59 mois, 97,70% ont eu la fièvre, 27% ont fait des vomissements, 16,95% présentaient une raideur de la nuque, des céphalées ont été constatées chez les 2,90%, une fontanelle antérieure bombée a été retrouvée chez les 8,35%, environ 3,15% ont eu un syndrome méningé typique (fièvre-vomissements-raideur de la nuque), des troubles de conscience ont été observés chez les 34,50% avec 32,20% d’altération de la conscience et 2,30% d’enfants comateux, 91,10% ont fait des convulsions, un signe de Brudzinski positif a été rapporté chez les 3,15%, 0,60% ont une photophobie, un purpura a été observé chez 0,30%. (Tableau 2).
Analyse bi-variée
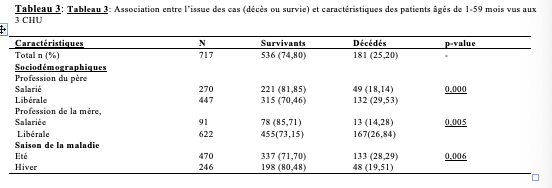
L’analyse bi-variée entre l’issue des enfants malades et les variables en rapport avec la profession de la mère, la profession du père, la saison d’apparition de la maladie (en été) ont été associées au décès avec des Risques Ratio (RR) respectivement de 0,454 (IC95% = 0,246-0,839) ; 0,529 (IC95% = 0,365-0,766) et 1,628 (IC95% = 1,120 – 2,366). L’antécédent respiratoire était corrélé à l’issue fatale avec un RR de 0,496 (IC95% = 0,348 – 0,708). Le risque de décès était deux fois plus important quand l’enfant était incorrectement ou non vacciné (RR = 2,316, IC 95% = 1,517 – 3,537). La présence à l’admission de vomissement, de trouble de conscience surtout le coma, de signes cutanés étaient liés à l’issue fatale avec des RR respectivement de 1,636 (IC95% = 1,081 – 2,475), 0,331 (IC95% = 0,234 – 0,470) et 0,305 (IC95% = 0,170 – 0,547). L’analyse a révélé que le risque de décès était légèrement plus important chez les enfants ayant une glycorachie <0,4g/l avec des RR 3,072 (IC95% = 1,336 – 7,063) (Tableau 3).
Analyse multi-variée par régression logistique
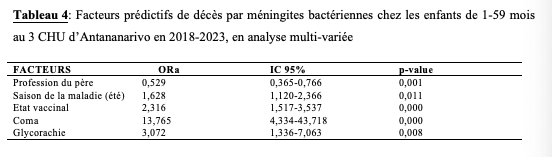
Après ajustement, cinq variables était retenus comme facteurs prédictifs de la mortalité liés à la méningite bactérienne dans notre étude. La présence d’altération de l’état général surtout le coma était le facteur le plus associé au décès (ORa = 13,765, IC95% = 4,334 – 43,718).
Les autres facteurs étaient la profession libérale du père (ORa = 0,529, IC95% = 0,365 – 0,766), la saison d’apparition de la maladie en été (ORa =1,628, IC95% = 1,120 – 2,366), l’état vaccinal de l’enfant (ORa = 2,316, IC95% = 1,517 – 3,537), une valeur de la glycorachie < 0,4g/l (ORa = 3,072, IC95% = 1,336 – 7,063) (Tableau 4).
IV- DISCUSSION
La méningite bactérienne de l’enfant nécessite une prise en charge rapide. C’est une pathologie à haut risque de mortalité variant selon le pays. Dans notre étude, le taux de mortalité étaient proche de ce que Amar Chikhaoui et ses équipes avaient trouvé chez les enfants au Casablanca, Maroc de 2015 au 2018 avec 26,47% [16] mais beaucoup plus élevé par rapport à la série chinoise avec 1,4% [17], à la série yéménite avec 3,9% [18] et à la série brésilienne avec 3,33% [19]. Par contre, l’étude réalisée en Angola a enregistré un taux de mortalité plus élevé que nous avons trouvé avec 41% [20]. Le taux de mortalité (25,24%) trouvé dans notre étude a pu être dû au profil socio-économique, l’état nutritionnel, l’insuffisance d’éducation sanitaire, le manque de soin intensif pour les patients en état critique, le manque d’infrastructure sanitaire au niveau communautaire pour le diagnostic microbiologique.
Dans notre étude, la profession libérale des pères est associée à la mortalité due aux méningites bactériennes. Notre recherche bibliographique n’a pas trouvé d’étude montrant cette association qui peut être expliquée par un faible revenu perçu par chaque ménage car 80% des pères qui ont comme profession libérale sont des maçons, des vendeurs. Quand le revenu est bas, les enfants sont mal soignés [21].
Notre étude a trouvé qu’un enfant admis en été a un risque plus élevé de décès qu’un enfant admis en hiver. La même association a été décrite par Ushula Deboch Borko dans son travail avec ses équipes au Sud de l’Ethiopie en 2019-2022 (ORa = 0,278, IC95% = 0,15 – 0,50) [22]. Ceci peut être expliqué par la recrudescence des affections respiratoires et d’ORL, en été, qui peuvent être le point de départ de la méningite bactérienne et que l’enfant a été vu tardivement par un personnel de santé. Par contre, Tewabe a montré le contraire dans sa recherche avec ses équipes en 2019-2022, un enfant hospitalisé en hiver a un risque de décès plus élevé qu’un enfant hospitalisé en été [13].
Sur le plan clinique, plusieurs travaux ont montré que la présence d’un coma à l’admission signe la gravité de l’affection et un mauvais facteur pronostic prédictif de la mortalité par la méningite bactérienne. Dans notre étude, le risque de décès était treize fois plus important quand l’enfant était en coma comparé aux enfants conscients. Cette association a été plus forte que celle retrouvée par Hardiman Widjaja en pédiatrie, en Indonésie, en 2016 à 2020 (ORa = 0,31, IC95% = 0,17 – 0,56) [23] mais un peu plus faible que dans la série sud-africaine (ORa = 20,9, IC95% = 2,9 – 151,7) [24].
Dans cette étude, 15,60% des patients n’étaient pas correctement vaccinés. Ainsi, le risque de décès était deux fois plus important quand l’enfant était incorrectement vacciné ou non vacciné. La même association a été retrouvée dans une étude afghane (p = 0,005) [25]. Les causes possibles de non vaccination chez les enfants sont surtout le lieu de vaccination trop éloigné et les parents trop occupés. Or, grâce à l’introduction de PCV10 dans le programme élargi de vaccination à Madagascar, le taux de morbi-mortalité par la méningite bactérienne a été réduit [26]. Ce même constat a été retrouvé au Brésil [28] et au Pays Bas [29]. Enfin, une valeur de la glycorachie < 0,4g/l était associée à une augmentation de risque de décès (ORa = 3,072, IC95% = 1,336 – 7,063). Ce facteur a été rapporté par d’autres études comme facteurs de mauvais pronostic en Angola [30], et au Guatemala, [31]
En 2018, dans une étude antérieure menée à Antananarivo auprès des enfants malgaches hospitalisés dans un hôpital pour mères et enfants de la capitale, les auteurs, Mioramalala et al, avaient trouvé comme facteurs associés au décès des enfants souffrant de méningite bactérienne, le nombre de frères et sœurs supérieur à 3, (la surpopulation, le délai avant l’hospitalisation supérieur à cinq jours (traduisant un retard de prise en charge), l’altération de la conscience pendant la méningite à méningocoque. Les auteurs avaient conclu que ces facteurs sont principalement des indicateurs de faible statut socio-économique, de gravité clinique et, en particulier, de présence d’organismes virulents [32].
Aljuma’ai N et al, dans une étude rétrospective de 2018 à décembre 2023, avaient souligné l’importance pronostique de la détection précoce d’un foyer prédisposant à la méningite bactérienne aiguë. Un mauvais pronostic et la mortalité peuvent être associés à un âge plus jeune, une hospitalisation tardive, la malnutrition et une altération de l’état mental. 2018 à décembre 2023 [33].
Limites de l’étude :
L’étude avait concerné les enfants de 1 à 59 mois admis au Service de Pédiatrie dans quelques Centres Hospitaliers d’Antananarivo. Elle était basée sur le recueil des informations issues des remplissages des fiches de collecte des données. A cet effet, les résultats resteront propres à ce type de population et ne pourront en aucun cas être sujets à une extrapolation dans tous les CHU de Madagascar. Les critères exacts de positivité pour les enfants ayant eu des antibiotiques avant la ponction lombaire ont été une grande limite à cette étude et a entrainé probablement un biais de sélection. Ce type d’étude rétrospective est vulnérable aux biais d’information à cause des données souvent incomplètes ou manquantes des registres d’hôpitaux.
CONCLUSION
Les facteurs retrouvés ont été liés au niveau socio-économique bas et à la sévérité des signes cliniques. Afin de réduire la létalité, une prise en charge précoce et une implication effective de la communauté sont nécessaires.
Remerciements : Les auteurs adressent leurs vifs remerciements à toutes les personnes qui ont aidé à la réalisation de cette étude.
Conflits d’intérêt : Les auteurs déclarent n’avoir aucun conflit d’intérêt.
RÉFÉRENCES
1. Heidari S, Karami M, Zahraei SM, Sedighi I, Zavareh FA. Epidemiological Profile of Meningitis following Pentavalent Vaccination in Iran: Impact of Vaccine Introduction. J Epidemiol Glob Health. 2021; 11(3): 310–315. doi: 10.2991/jegh.k.210330.001 PMCID: PMC8435870 PMID: 33876602
2. Oordt-Speets AM, Bolijn R, van Hoorn RC, Bhavsar A, Kyaw MH. Global etiology of bacterial meningitis: A systematic review and meta-analysis. PLoS One. 2018; 13(6): e0198772. Doi: 10.1371/journal.pone.0198772 PMCID: PMC5995389 PMID: 29889859
3.Temesgen KC, Teferi DL, Kora TG, Melkamu BA, Alemseged A, Esayas KG. The Cost of Suspected and Confirmed Bacterial Meningitis Cases Treated at Jimma University Medical Center, Ethiopia. Ethiop J Health Sci. 2022; 32(4): 765–772. doi : 10.4314/ejhs.v32i4.13. PMCID: PMC9341010 PMID: 35950067
4. Kurup PJ, Al-Abri S, Al-Mahrooqi S, Al-Jardani A, Bawikar S, Al-Rawahi B, et al. Epidemiology of Meningitis in Oman—Implications for Future Surveillance. J Epidemiol Glob Health. 2018; 8(3-4): 231–235. doi: 10.2991/j.jegh.2018.02.001 PMCID: PMC7377570 PMID: 30864769
5.Wang C, Xu H, Liu G, Liu J, Yu H, Chen B, et al. A multicenter clinical epidemiology of pediatric pneumococcal meningitis in China: results from the Chinese Pediatric Bacterial Meningitis Surveillance. Front Cell Infect Microbiol. 2024; 14:1353433. doi: 10.3389/fcimb.2024.1353433 PMCID: PMC10978625 PMID: 38558854
6.Obiero CW, Mturi N, Mwarumba, Ngari M, Newton C, Boele van Hensbroek M, et al. Clinical features to distinguish meningitis among young infants at a rural Kenyan hospital. Arch Dis Child. 2021; 106(2): 130–136. doi: 10.1136/archdischild-2020-318913 PMCID: PMC7841476 PMID: 32819909
7. Akaishi T, Tarasawa K,Fushimi K, Yaegashi N, Aoki M et Fujimori K. Demographic profiles and risk factors for mortality in acute meningitis: A nationwide population‐based observational study. Acute Med Surg. 2024; 11(1): e920. doi: 10.1002/ams 2.920 PMCID: PMC10756990 PMID: 38162167
8. Amidu N,Antuamwine BB, Otchere AM, Abass AK, Stebleson A, Abubakari BB, et al. Diagnosis of bacterial meningitis in Ghana: Polymerase chain reaction versus latex agglutination methods. PLoS One. 2019; 14(1): e0210812. doi: 10.1371/journal.pone.0210812 PMCID: PMC6336253 PMID: 30653582
9. Agegn AW, Teshome GS, Kebede TT. Time to Death and It’s Predictors among Children with Bacterial Meningitis in Southwest Ethiopia, 2022. A Retrospective follow-up study. Rwanda J Med Health Sci. 2025; 8(1): 61–74. doi: 10.4314/rjmhs.v8i1.5 PMCID: PMC12188262 PMID: 40575278
10. Awulachew E, Diriba K et Awoke N. Bacterial Isolates from CSF Samples and Their Antimicrobial Resistance Patterns Among Children Under Five Suspected to Have Meningitis in Dilla University Referral Hospital. Infect Drug Resist. 2020; 13: 4193–4202. doi: 10.2147/IDR.S264692 PMCID: PMC7695221 PMID: 33262614
11. Wang C, Xu H, Liu G, Liu J,Yu H, Chen B, et al.A Multicenter Epidemiological and Pathogenic Characteristics Study of Community-Acquired Bacterial Meningitis Children in China: Results from the Chinese Pediatric Bacterial Meningitis Surveillance (CPBMS) 2019–2020. Infect Drug Resist. 2023; 16: 6587–6601. doi: 10.2147/IDR.S413147 PMCID: PMC10577658 PMID: 37849791
12. Shen H, Zhu C, Xiaorong L, Dongli M, Chunli S, Lintao Z, et al. The etiology of acute meningitis and encephalitis syndromes in a sentinel pediatric hospital, Shenzhen, China. BMC Infect Dis. 2019; 19: 560. doi.org/10.1186/s12879-019-4162-5. PMCID: PMC6595616 PMID: 31242869
13. Tewabe T, Fenta A, Tegen A, Mezgebu M, Fentie T et Tigist Zeleke T.
Clinical Outcomes and Risk Factors of Meningitis among Children in Referral Hospital, Ethiopia, 2016: A Retrospective Chart Review Ethiop J Health Sci. 2018; 28(5): 563–570. doi: 10.4314/ejhs.v28i5.7 PMCID: PMC6308783 PMID: 30607071
14. Aletayeb SMH, Dehdashtian M, Aramesh MR, Malakian A, Hardani AK et Farhadi S.
Ten-year review of hospital-acquired neonatal meningitis in a tertiary-level NICU: the important role of acinetobacter species. BMC Infect Dis. 2025; 25: 574. doi: 10.1186/s12879-025-10976-6 PMCID: PMC12013022 PMID: 40259250
15. Migliani R, Raobijaona H, Rabesandratana N, Razanamparany M, Pfister P, Roux JF. Les méningites bactériennes non tuberculoses de l’enfant à Antananarivo, Madagascar. Arch Pédiatr. 2002; 9: 892-7.doi: 10.1016/s0929-693x(02)00018-0. PMID: 12387168
16. Chikhaoui A, Nzoyikorera N,Diawara I, Jouhadi Z et Zerouali K.Burden of invasive pneumococcal disease in children in Casablanca, Morocco four years after the introduction of pneumococcal vaccination. Pan Afr Med J. 2022; 41: 2. doi: 10.11604/pamj.2022.41.2.29449 PMCID: PMC8797035 PMID: 35145594
17. Liu JJ, Xu ZW, Xu HQ, Zhu JJ, Zhang JN, Fang S, et al. Diagnostic status and epidemiological characteristics of community-acquired bacterial meningitis in children from 2019 to 2020: a multicenter retrospective study. BMC Pediatr. 2024; 24: 11. doi: 10.1186/s12887-023-04469-1 PMCID: PMC10765892 PMID: 38178076 18. Aljuma’ai N, Ahmed F, Almogahed M, Al-Barahi H, Al-Hagri A, Alnadhary O, et al. Factors Associated With Mortality Among Hospitalized Children With Acute Bacterial Meningitis in a Resource-Limited Setting: A Rétrospective Study. Cureus. 2024; 16(11): e74827. doi: 10.7759/cureus.74827 PMCID: PMC11684352 PMID: 39737300
19. Blanco BP, Branas PCAA, Yoshioka CRM, Ferronato AE. Pediatric bacterial meningitis and meningococcal disease profile in a Brazilian General Hospital. Braz J Infect Dis. 2020; 24(4): 337–342. doi: 10.1016/j.bjid.2020.06.001 PMCID: PMC9392101 PMID: 32598866
20. Peltola H, Roine I, Kallio M,Pelkonen T. Outcome of childhood bacterial meningitis on three continents. Sci Rep. 2021; 11: 21593. doi: 10.1038/s41598-021-01085-w PMCID: PMC8566566 PMID: 34732790
21. Omoleke SA, Alabi O, Shuaib F, Braka F, Tegegne SG, Umeh GC, et al.Environmental, economic and socio-cultural risk factors of recurrent seasonal epidemics of cerebrospinal meningitis in Kebbi state, northwestern Nigeria: a qualitative approach. BMC Public Health. 2018; 18(Suppl 4): 1318. doi: 10.1186/s12889-018-6196-9 PMCID: PMC6292165PMID: 30541535
22. Borko UD, Gelgelu TB, Zema Z, Alemu A , Dendir G, Israel E, et al. Determinants of mortality among pediatric patients admitted to Wolaita Sodo University Comprehensive Specialized Hospital with acute bacterial meningitis, Southern Ethiopia: an unmatched case–control study. BMC Pediatr. 2023; 23: 610. doi: 10.1186/s12887-023-04410-6 PMCID: PMC10694971 PMID: 38044442
23. Widjaja H, Rusmawatiningtyas D, Makrufardi F et Arguni E.Neutrophil lymphocyte ratio as predictor of mortality in pediatric patients with bacterial meningitis: A retrospective cohort study. Ann Med Surg (Lond). 2021; 73: 103191. doi: 10.1016/j.amsu.2021.103191 PMCID: PMC8717454 PMID: 35003726
24. Meiring S, Cohen C, Linda de Couvia, Black M, Anne Von Gottberg. Case-fatality and sequelae following acute bacterial meningitis in South Africa, 2016 through 2020. Int J Infect Dis. 2022; 122: 1056-66. doi: 10.1016/j.ijid.2022.07.068. PMID: 35934172
25. Rahimi AB, Ishaq N, Mudaser GM, et Taylor WR. Outcome of acute bacterial meningitis among children in Kandahar, Afghanistan: A prospective observational cohort study. PLoS One. 2022; 17(4): e0265487. doi: 10.1371/journal.pone.0265487 PMCID: PMC9000062 PMID: 35404980
26. Bari A,Zeeshan F, Zafar A, Ejaz H, Jabeen U et Rathore AW. Acute bacterial meningitis in children presenting to The Children’s Hospital Lahore before and after pneumococcal vaccine in Pakistan National Immunization Program; A comparison. Pak J Med Sci. 2017; 33(2): 447–451. doi: 10.12669/pjms.332.11891 PMCID: PMC5432721 PMID: 28523054
27. Raboba JL, Rahajamanana VL, Andriatahirintsoa EPR, Razafindrakoto AC, Andrianarivelo AM, Mengouo MN, et al. Decline in Vaccine-Type Streptococcus pneumoniae Serotypes Following Pneumococcal Conjugate Vaccine Introduction in Madagascar. J Infect Dis. 2021; 224(Suppl 3): S285–S292. doi: 10.1093/infdis/jiab226 PMCID: PMC8409527 PMID: 34469557
28. Bierrenbach AL, Minamisava R, Alencar AP, Alencar GP, Andrade AL. Combined effect of PCV10 and meningococcal C conjugate vaccination on meningitis mortality among children under five years of age in Brazil. Hum Vaccines Immunother. 2018; 14: 1138–1145. doi: 10.1080/21645515.2017.1391431
29. Koelman DLH, van Kassel MN, Bijlsma MW, Brouwer MC, van de Beek D, van der Ende A. Changing Epidemiology of Bacterial Meningitis Since Introduction of Conjugate Vaccines: 3 Decades of National Meningitis Surveillance in The Netherlands. Clin Infect Dis. 2021; 73(5): e1099–e1107. doi: 10.1093/cid/ciaa1774. PMCID: PMC8423501 PMID: 33247582
30. Pelkonen T, Urtti S, Cardoso O, Kyaw MH, Roine I. Risk factors for death in suspected severe bacterial infection in infants aged < 90 days in Luanda, Angola. Int J Infect Dis.2021; 106: 223-227.doi:10.1016/j.ijid.2021.03.070 PMID: 33781903
31. Olson D , Lamb MM, Gaensbauer JT, Todd JK, Halsey NA, Asturias EJ; Risk Factors for Death and Major Morbidity in Guatemalan Children with Acute Bacterial Meningitis. Pediatr Infect Dis J. 2015; 34(7): 724–728. doi: 10.1097/INF.0000000000000720 PMCID: PMC4467373 NIHMSID: NIHMS678228 PMID: 26069947
32. Mioramalala SA, Ramasy Razafindratovo RM, Rakotozanany A, Miarimbola R, Weldegebriel G, Mwenda JM, Robinson AL. Analysis of Death and Survival Factors Associated with Childhood Bacterial Meningitis at a Reference Pediatric Hospital in Antananarivo, Madagascar. J Immunol Sci. 2018 Jul 2; Suppl(2):8-14. PMID: 30843000; PMCID: PMC6398577.
33. Aljuma’ai N, Ahmed F, Almogahed M, Al-Barahi H, Al-Hagri A, Alnadhary O, Ghabisha AA. Factors Associated With Mortality Among Hospitalized Children With Acute Bacterial Meningitis in a Resource-Limited Setting: A Retrospective Study. Cureus. 2024 Nov 30;16(11):e74827. doi: 10.7759/cureus.74827.
